浙江省内及跨省医保联网定点医院
永康市基本医疗保险定点医院
浙江省“光明快车”定点医院
永康市儿童青少年近视防控工作指导中心
4001148566
浙江省内及跨省医保联网定点医院
永康市基本医疗保险定点医院
浙江省“光明快车”定点医院
永康市儿童青少年近视防控工作指导中心
4001148566
中国戴镜人数已经超过3亿,儿童青少年近视患病率和人数位居世界第一位,意味着我们每一个家庭至少有1到2个近视患者,但是常常有家长说“工作太忙了,小孩子什么时候近视了都不知道”,还有的家长明明知道孩子近视了,但是认为“近视又不是病,长大了做激光就好了”,或者说“孩子太小了,不想这么小就戴眼镜,戴了就摘不下来了,而且会越戴越深,眼睛还会往前凸”……这些认识上的误区,让我们忽视了近视正一步步侵害着我们孩子的视力。
每年高考填自愿,有60-70%因近视而受限制,很多专业如航海、航空、精密仪器制造是严格要求视力的;很多家长认为我的孩子好像最近学习成绩下降了,殊不知可能就是因为黑板看不清楚,或者是近视引起的疲劳、眼痛、眼花等并发症; 关键是如果孩子小学就近视了,极有可能高中大学时就是高度近视患者,如果是高度近视就比较麻烦了,因为高度近视有很多并发症,比如玻璃体液化、视网膜穿孔、视网膜脱离,甚至致盲——高度近视是我国第六大致盲疾病。

2018年夏,中共中央总书记、国家主席、中央军委主席习近平作出重要指示指出,我国学生近视呈现高发、低龄化趋势,严重影响孩子们的身心健康,这是一个关系国家和民族未来的大问题,必须高度重视,不能任其发展。
为贯彻落实习近平总书记关于学生近视问题的重要指示精神,切实加强新时代儿童青少年近视防控工作,经国务院同意,2018年8月30日,教育部、国家卫生健康委员会、国家体育总局、财政部、人力资源和社会保障部、国家市场监督管理总局、国家新闻出版署、国家广播电视总局等八部门联合印发《综合防控儿童青少年近视实施方案》(以下简称《实施方案》)。
《实施方案》提出,到2023年,力争实现全国儿童青少年总体近视率在2018年的基础上每年降低0.5个百分点以上,近视高发省份每年降低1个百分点以上。到2030年,实现儿童青少年新发近视率明显下降、视力健康整体水平显著提升,6岁儿童近视率控制在3%左右,小学生近视率下降到38%以下,初中生近视率下降到60%以下,高中阶段学生近视率下降到70%以下。
五大干预:环境行为、营养、物理、光学、药物干预
(一)环境行为干预
1、近距离工作
近距离工作被公认为是影响近视发生发展的危险因素,与近视的发展呈正相关。除了近距离工作的总量外,近距离工作持续时间(>45分钟)、阅读距离近(<33厘米)等也是近视的重要危险因素。
2、户外活动
户外活动时间与近视的发病率和进展量呈负相关,是近视的一种保护因素。因此,提倡在学龄前如幼儿园时期就开始增加户外活动时间,有条件的地方鼓励每天增加户外活动1小时。
3、读写习惯
不良读写习惯是近视的危险因素。写字时歪头、握笔时指尖距笔尖近(<2厘米)的青少年近视患病率较高。应培养良好的读写习惯,握笔的指尖离笔尖一寸(3.3厘米)、胸部离桌子一拳(6~7厘米),书本离眼一尺(33厘米),保持读写坐姿端正,不在行走、坐车或躺卧时阅读。

4、采光照明
读写应在采光良好、照明充足的环境中进行,桌面的平均照度值不应低于300勒克斯(lux),并结合工作类别和阅读字体大小进行调整,以避免眩光和视疲劳等。
5、眼保健操
眼保健操可让眼睛放松。临床研究表明,做眼保健操相比不做眼保健操可减少调节迟滞,改善主观视疲劳感受,从而有助于控制近视。
(二)营养干预
1、不挑食、不偏食,少吃甜食。
2、避免刺激性强的食物,如大蒜、葱、辣椒、胡椒等。
3、避免含酒精的饮料和菜,如醉鸡、炝虾、温蟹等。
4、烹调清淡,不宜过咸过油,不宜过多香料、味精等调味品。
5、建议食用虾、蟹、贝类等食物,补充虾青素,提高眼睛的抗氧化能力。
6、建议食用动物筋腱和肉皮等食物,补充胶原蛋白,提高角巩膜韧性。
7、建议食用胡萝卜、菠菜、南瓜、红薯、花椰菜、芒果、洋葱、红苋菜、芦笋、油菜、玉米、橙子、芥蓝等食物,补充β胡萝卜素、叶黄素和玉米黄素,增加角膜透明度,改善眼底循环,缓解视疲劳。
8.应在医生指导下服药及食用各种营养品。
(三)物理干预
临床研究认为,人眼的调节滞后与近视存在一定联系,近视患者往往具有更大的调节滞后。
1、双眼视功能检查
对于有斜视或屈光参差的近视患者,应对其双眼单视功能进行检查和评估。可采用Worth四点灯评估知觉融合功能,采用立体视觉检查图测定立体视锐度。
2、调节与聚散功能检查
在屈光不正矫正后和排除眼部疾患的情况下,仍存在视疲劳、视力模糊、近距离工作相关眼酸、眼痛、复视等症状时,应对其调节与聚散功能进行检查。主要检查方法包括调节幅度(移近法/移远法、负镜片法)、调节反应(对于近距离视标的调节反应低于调节刺激量时表现为调节滞后,反之为调节超前)、相对调节(负相对调节、正相对调节)、调节灵活度(反转拍法)、集合幅度(集合近点法)、正负融像性聚散、AC/A比率(以每单位调节引起的调节性集合(以棱镜度来表示)与每单位调节(以屈光度D来表示)的比率来表示,可分为梯度性AC/A、计算性AC/A)。
3、视觉训练
视觉常用的四种方法: Brock线、Hart表、集合卡、反转拍。
(1)生理性复视线(Brock线)
Brock线能诱发抑制,形成明显的生理性复视,改善调节和集合功能,以便持久地近距离工作。适用于有抑制倾向的向外偏斜者,包括外隐斜、间歇性外斜视、集合功能不足等类型的患者。
(2)反转拍
反转拍通过正镜可减少调节刺激,负镜可增加调节刺激,集合刺激不变,因而调节性集合的改变必然伴随着一个等同幅度但方向相反的融像性聚散改变,所以双眼镜片摆动训练的目的不仅改变了调节灵活度,同时也改进融像性聚散。适用于调节灵活度下降者和聚散功能异常者。
(3)远近文字/数字卡法(Hart表法)
从注视远处物体迅速变化为注视近处物体,或从注视近处改为注视远方时,调节从放松变为紧张,或从紧张变为放松。该训练技术的目的是调高快速而精确的调节变化速度。适用于调节灵活度下降者或者不足者。
(4)集合卡(3点卡)
通过将卡片上不同颜色的两个点的融像,达到改善聚散能力和聚散范围的未用。适用于聚散功能不足者。
(四)光学干预
1、框架眼镜
框架眼镜是最简单安全的矫正器具,应做到每年至少一次复查,及时调整眼镜度数。对于儿童近视患者,应至少每半年进行一次复查。目前比较公认的是,过矫会导致调节过度,加重近视发展,应当避免。单焦镜为临床常见框架眼镜类型,对于调节存在问题的患者还有双焦镜、三焦镜和渐进镜等。双焦镜上半部分焦点距离为远距离物体,下半部分焦点距离为阅读距离。渐进镜可增加视物远近范围,早期老视且不要求视近时视野大的人群适用。视近有明显外隐斜或外斜的青少年配戴渐进镜片可能会加重症状,影响双眼视功能。
2、角膜接触镜
(1)软性接触镜
可用于近视的矫正,部分儿童可用于恢复双眼视和促进视觉发育。无自理能力的儿童或老年人若有需求必须在医师和监护人的密切监督下使用。眼部有任何活动期急性炎症、全身有影响配戴的病变、过分神经质、个人卫生不良、依从性差而不能定期复查、对护理液过敏或生活工作环境卫生差者,应禁用或慎用。
(2)硬性接触镜(RGP)
适用于有需求而又无禁忌证的任何年龄配戴者。年龄过小或过大者,因存在对问题察觉敏感性或操作依从性问题,应增加对安全性的监控。近视、远视、散光、屈光参差,尤其是圆锥角膜及角膜瘢痕等所致的不规则散光可优先考虑选择。眼表活动性疾患或影响接触镜配戴的全身性疾病等应禁用。长期处于多风沙、高污染环境中者、经常从事剧烈运动者等应慎用。
(3)角膜塑形镜(OK镜)
角膜塑形镜(OK镜)是一种逆几何设计的硬性透气性接触镜,通过配戴使角膜中央区域的弧度在一定范围内变平,从而暂时性降低一定量的近视度数,是一种可逆性非手术的物理矫形方法。临床试验发现长期配戴角膜塑形镜可延缓青少年眼轴长度进展约0.19毫米/年。在一般接触镜适应症与非适应症的基础上,重点强调未成年儿童需要有家长监护配合治疗。对于较高屈光度数等疑难病例的验配,需由临床经验丰富的医师酌情考虑验配。
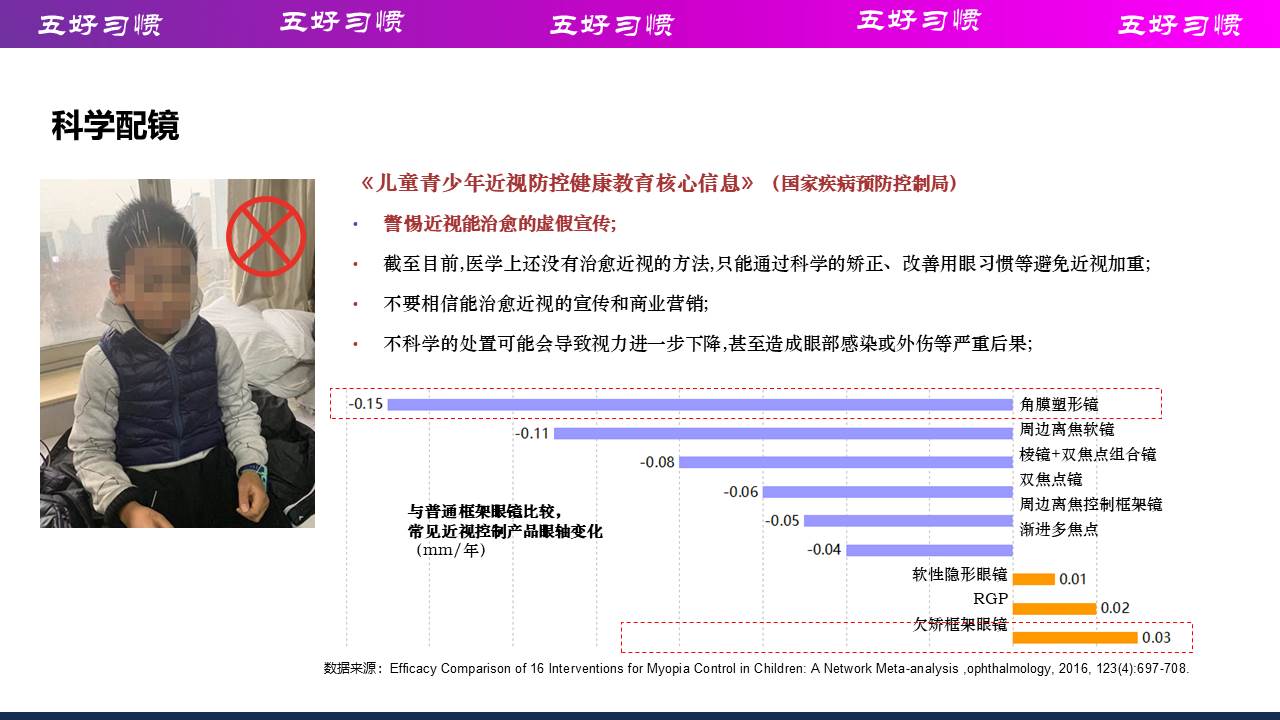
(五)药物干预
睫状肌麻痹验光检查:睫状肌麻痹验光即通常所说的散瞳验光,是国际公认的诊断近视的金标准。建议12岁以下,尤其是初次验光,或有远视、斜弱视和较大散光的儿童一定要进行睫状肌麻痹验光,确诊近视需要配镜的儿童需要定期复查验光。
临床上常用的睫状肌麻痹药物有1%阿托品眼膏或凝胶、1%盐酸环喷托酯滴眼液和复方托吡卡胺滴眼液。
1、阿托品眼用凝胶
1%阿托品眼用凝胶的睫状肌麻痹效果最强,持续时间久,适用于7岁以下的近视儿童,尤其是远视和斜弱视的患者首选使用阿托品眼用凝胶散瞳。1%阿托品眼用凝胶的使用方法为2~3次/日,连用3日;对于内斜视的患者来说,1~2次/日,连用5日。第二次的复验时间为21天~28天内。
2、盐酸环喷托酯滴眼液
1%盐酸环喷托酯滴眼液的睫状肌麻痹效果仅次于阿托品眼用凝胶,且作用时间较短,可考虑作为不能接受阿托品眼用凝胶时的替代,以及7~12岁近视儿童的散瞳验光。1%盐酸环喷托酯滴眼液的使用方法为验光前相隔20分钟滴2次,1小时后验光。第二次的复验时间为第3天~1周内。
3、复方托吡卡胺滴眼液
复方托吡卡胺滴眼液持续时间短,作用强度在三者中最弱,适用于12~40岁人群,临床上也可用于7~12岁近视儿童的散瞳验光。复方托吡卡胺滴眼液的使用方法为验光前相隔10~20分钟滴3次,30~40分钟后验光。第二次的复验时间为第2天~1周内。
需要注意的是,麻痹睫状肌后的验光结果可让医生对该眼无调节状态下的屈光不正情况有初步了解,但并非就是最好的矫正处方,最后得矫正处方一定是权衡双眼的屈光情况、主觉验光情况、双眼平衡及患者的具体视觉要求后确定。
